·病例报告·
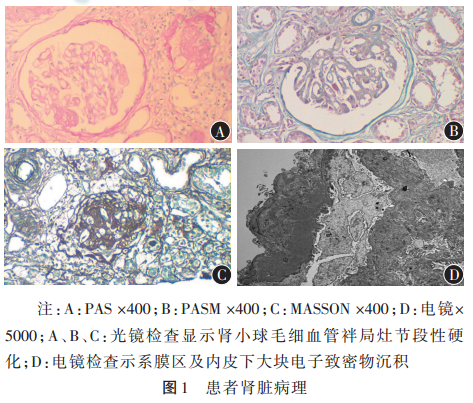
女,20岁,学生,因"纳差伴恶心、呕吐10d"于2015年7月19日就诊于齐鲁医院,查血常规:Hb110g/L;尿常规:蛋白(PRO)2+,潜血(BLD)1+;Scr178μmol/L,为系统诊治入肾内科。入院症状:纳差,恶心、呕吐,情绪低落,缄默不语,二便正常,体重无明显变化。既往体健。家族史:患者弟弟患有慢性肾炎,近1年出现静止时双手震颤症状,患者姨患有"癔症"及慢性肾炎。入院查体:T36.5℃,P61次/min,R16次/min,BP138/87mmHg,发育正常,全身浅表淋巴结未及肿大。心肺腹(-),右肾区叩击痛(+),双下肢无水肿。入院后辅助检查。血常规:WBC4.69×109/L,RBC3.52×1012/L,Hb105g/L,PLT240×109/L;尿常规:PRO2+,BLD1+;尿总蛋白肌酐比2.44;尿系列微量蛋白检测:尿微量白蛋白1160.00mg/L,尿α1微球蛋白34.30mg/L,尿β2微球蛋白2.62mg/L;血生化:Scr212μmol/L,UA349μmol/L,同型半胱氨酸(Hcy)155μmol/L(参考值<15.0μmol/L),Alb35.7g/L,补体C1q147.8mg/L,Glu4.32mmol/L,eGFR26.9ml·min-1·(1.73m2)-1。血免疫:IgA、IgG、C4在正常范围,IgM2.68g/L↑,C30.63g/L↓,血沉45mm/h,甲状旁腺素(PTH)116.10ng/L,抗核抗体、抗中性粒细胞胞质抗体(ANCA)、抗肾小球基底膜(GBM)抗体、肝炎病毒标志物、肿瘤标志物等均未见明显异常,泌尿系超声示双肾大小、形态正常,双肾实质回声略增强。患者拒绝行肾穿刺活检,诊断为"急性肾损伤(观察)"后出院。院外期间精神恢复如常,复查血常规:血红蛋白90g/L;尿常规:PRO2+,BLD2+;Scr267μmol/L,BUN12.40mmol/L。2015年9月行肾穿刺活检,病理结果:光镜下见9个肾小球,5个纤维化,3个毛细血管袢局灶节段性硬化伴球囊粘连,肾小球毛细血管袢轻度缺血皱缩,余未见明显异常。约50%肾小管萎缩,40%~50%肾间质纤维化,伴淋巴细胞浸润,间质内细小动脉管壁弥漫性增厚现嗜睡、认知障碍、计算能力下降,并出现走路不稳,需搀扶,再次入院治疗,住院期间突发大小便失禁、恐惧性妄语,时缄默不语,病理征(-),脑膜刺激征(-),四肢肌力、肌张力正常,查血常规:WBC4.9
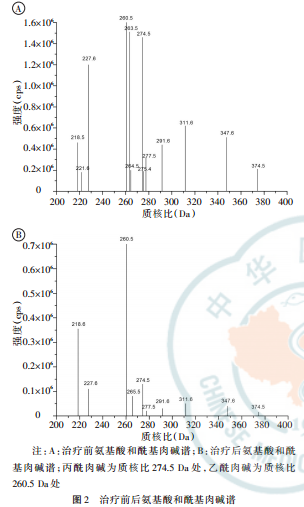
5×109/L,RBC3.05×1012/L,Hb98g/L,呈正细胞性贫血;尿常规:PRO2+,BLD1+,尿总蛋白肌酐比0.83;血生化:Scr294μmol/L,UA536μmol/L,Hcy115.2μmol/L,维生素B12248.37ng/L,Alb42.2g/L,eGFR18.0ml·min-1·(1.73m2)-1。腹部CT示双肾萎缩。颅脑MRI示双侧脑室周围白质区及左侧放射冠区异常信号,轻度脑萎缩。颅脑MRA未见明显异常。脑脊液常规、生化、细胞学、寡克隆电泳分析及自身免疫性脑炎抗体化验基本正常。肌电图:双下肢感觉神经传导速度下降(41~42m/s),双下肢运动神经传导速度下降(39~40m/s),双下肢轻度周围神经病变。尿有机酸检测:甲基丙二酸?2:10.3μmol/L(参考值0~4.0μmol/L),遗传代谢病氨基酸和酰基肉碱谱分析报告:丙酰肉碱/乙酰肉碱:0.72(参考值0.02~0.25),本次结果显示:丙酰肉碱与乙酰肉碱比值增高,见图2A。MMACHC基因测序:c.452A>G(p.His151Arg)纯合突变。结合患者症状、体征及辅助检查临床诊断患者为"甲基丙二酸血症并高同型半胱氨酸cblC型"。
治疗及疗效:给予低蛋白饮食,维生素B121mgimqd,左卡尼汀(东维力)10mlpotid,并口服甜菜碱、叶酸、维生素B6治疗,治疗1周后复查血Scr及尿蛋白无明显下降,但血Hcy从115.2μmol/L下降至90.3μmol/L。出院后继续上述方案治疗,治疗1个月后复查血氨基酸和酰基肉碱谱示:丙酰肉碱与乙酰肉碱比值降至正常范围(0.13)(图2B),治疗4个月后查血Hcy33.0μmol/L,Scr156μmol/L,尿常规:PRO1+,BLD±,目前走路仍不稳,需轮椅代步,整体治疗有效,至今仍在随访中。
讨论甲基丙二酸血症(methylmalonicacidemia,MMA)是由于甲基丙二酰辅酶A变位酶缺陷及氰钴胺素(cbl)代谢缺陷导致的一种常染色体隐性遗传代谢性疾病。氰钴胺素转运及生成障碍(cblC、cblD、cblF、cblJ型)可导致甲基钴胺素及腺苷钴胺素合成缺陷,进而导致甲基丙二酸血症合并同型半胱氨酸血症(以下简称合并型MMA)[1]。通常cblC、cblD、cblF为维生素B12治疗有效型,cblA、cblB两型以线粒体病变为主,维生素B12治疗部分有效,mut0型维生素B12治疗无效[2]。迟发型MMA可于1岁至成年发病,近年来国内外报道了很多青少年至成年发病的病例,我国报道的最晚发病的cblC缺陷患者于40岁出现神经精神异常[3]。迟发合并型MMA临床表现较早发型更为复杂,诊断困难,但经治疗后多数预后较好,死亡风险低于早发型[4-?5]。
合并型MMA患者的临床表现多样,可累及神经、血液、肾脏、皮肤等全身各个系统[6]。神经精神异常是迟发型患者较常见的表现,可表现为进行性智力低下、运动倒退、行为异常等;颅脑磁共振可表现为脑萎缩、脑室周围白质异常、脑室扩大、脊髓萎缩等异常[7]。但以肾脏受累为首发症状的迟发型MMA患者少见,临床报道也较少,容易漏诊,目前以肾脏损伤为主要临床表现的MMA已引起学者关注[6,8]。肾脏系统的受累虽不是最常见的临床表现,但严重肾脏系统的受累会直接影响本病的预后。根据现有报道,mut0、cblB、cblA缺陷型易发展为慢性肾脏病,甚至进展为终末期肾脏病,而cblC易造成急性肾损伤,也有发生溶血尿毒综合征的报道[8-9]。目前尚无关于MMA肾脏病理表现的精准描述,报道多以肾小管间质性损害为主[10-12]。但值得注意的是少部分患者也以肾小球病变为主[13-14],肾脏病理可表现为局灶节段性肾小球硬化(FSGS)与膜增生性肾小球肾炎。尚有报道表现为慢性血栓性微血管性肾病的MMA[14]。目前MMA肾损害的发病机制尚不清楚,单纯型MMA肾脏损伤的机制可能为甲基丙二酸及其代谢中间产物存在肾毒性,参与肾脏皮质的炎性反应,导致肾损害,以肾小管间质性损害为主[10,15],故单纯型MMA临床表现主要为肾小管功能异常、肾小管酸中毒或肾性高血压。少部分患者也以肾小球的病变为主,表现为蛋白尿及血尿。本例患者诊断为合并型MMA,同时存在的高同型半胱氨酸血症可影响肾脏内皮细胞和肾小球系膜细胞功能[16],使肾小球内压升高,肾小球滤过率降低;另外高同型半胱氨酸血症使缩血管物质如内皮素、血管紧张素Ⅱ生成增加,促进血管平滑肌细胞增殖和胶原合成引起体循环血管阻力增加导致血压增高,从而导致肾间质小动脉硬化及增生性动脉内膜炎,引起肾脏缺血性改变。故该患者肾脏病理表现同时存在肾小球、肾小管及间质血管病变,临床上主要表现为蛋白尿和肾功能受损。
该患者诊断为MMA,肾活检为IgAN,从疾病一元化解释来说,考虑其与IgAN之间的共存可能并非偶然。近年来IgAN已被广泛认为是一种多基因多因素参与的复杂性疾病,全基因组关联分析(GWAS)提示IgAN的疾病易感性与抗原处理和呈递途径、黏膜免疫系统、补体替代途径中的某些遗传变异有关。目前已发现5个与IgAN发病相关联的易感染色体区段:与天然免疫相关的8p23、17p13、22q12区域,与获得性免疫相关的MHC区域,与补体调控相关的1q32区域[17]。与cblC缺陷相关的基因是MMACHC(OMIM277400),其映射到染色体区域1p34.1,由5个外显子组成,并表达编码282个氨基酸的5.2kbmRNA[18]。IgAN相关的易感基因目前仍未研究透彻,不排除在今后的研究中发现其与MMA拥有相同的易感染色体区段。另外,许多研究表明MMA肾脏微观结构表现为近端肾小管上皮细胞内巨线粒体形成[10,19],据此可能作为区别于非特异性肾小管间质炎性病变的MMA肾脏特征病理依据。目前有研究认为线粒体基因突变与IgAN的发病相关[20],突变的线粒体基因可能导致细胞质内异常线粒体蓄积。综上,遗传因素及线粒体病变在其中的作用需要进一步的研究。
本例患者20岁发病,以肾脏损害为首发表现,液相色谱串联质谱分析结果显示丙酰肉碱/乙酰肉碱比值增高,尿液有机酸检测显示甲基丙二酸轻度增高,对整个MMACHC基因的外显子编码区应用Sanger测序法进行直接测序,未发现其他已知的变异或新的致病突变,由于方法本身的限制,尚存在极小(<1%)的可能漏检发生在外显子区(编码区)序列的突变。可能的情形至少包括:引物结合区发生未知的突变导致引物与模板难以结合;扩增区DNA序列的特殊结构导致扩增过程中的偏好性。基因检测结果显示:c.452A>G(p.His151Arg)纯合突变,为错义突变(翻译产物蛋白质第151位氨基酸残基由组氨酸变为精氨酸),结合患者症状、体征及辅助检查结果,符合迟发合并型MMA(cblC型)的诊断。c.452A>G基因突变既往文献中仅报道过1次[21],为中国人,表现为迟发型MMA,该基因突变型既往在欧美人群中尚未见报道。目前国内外已报道MMACHC基因突变近80种,国内约30种。我国cblC缺陷型MMA的基因型与欧美国家显著不同,存在种族差异,推测该突变型也存在种族差异。
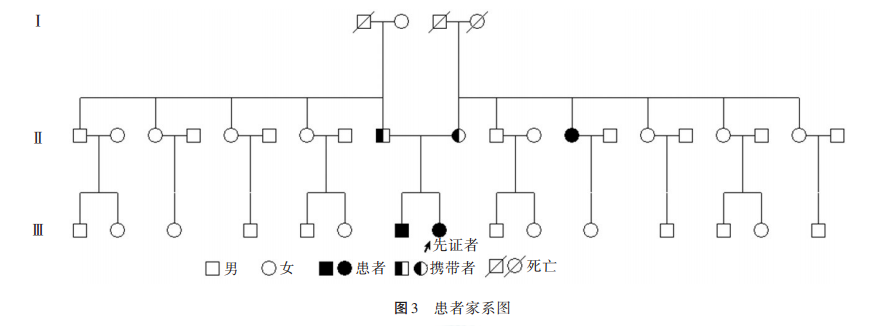
患者突变类型为纯合型,两个等位基因均存在致病突变,患者弟弟及父母均已行MMACHC基因的c.452A位点检测,发现父母均携带c.452A>G(p.His151Arg)杂合突变(未检测其他位点),弟弟为c.452A>G(p.His151Arg)纯合突变,患者弟弟行遗传代谢病氨基酸和酰基肉碱谱分析示丙酰肉碱及丙酰肉碱/乙酰肉碱增高,结合临床、基因检测等辅助检查,确诊为甲基丙二酸血症,近1年出现双手震颤症状,感觉、运动功能未受影响。结合家族史考虑患者姨也可能为该病患者,家系图见图3。cblC缺陷患者发病年龄各异,症状复杂,缺乏特异性,临床诊断困难,必须依赖尿液及血液代谢分析才能获得诊断,MMACHC突变分析是确诊cblC缺陷的最可靠依据[6]。有文献报道在cblC型患者中检测到与本患者相同的基因突变,且该突变可能位于酶的B12结合结构域,推测该突变可能与cblC型患者迟发及温和表型相关[21]。由于甲基丙二酸及其代谢产物(如甲基枸橼酸、丙二酸和丙酰辅酶A)具有神经毒性及肾毒性[23,10,15],且同型半胱氨酸蓄积导致的血管损害和神经损害[16,22,7],若不及时进行有效治疗,病情将持续进展,且预后凶险。对于cblC缺陷患者的治疗目标是提高体内甲硫氨酸水平,降低同型半胱氨酸及甲基丙二酸浓度。多数学者认为补充维生素B12的药型羟钴胺优于氰钴胺,而给药方式以肌肉注射或皮下注射优于口服[2]。经规范治疗后临床表现和生化异常可改善,但已造成的神经损害不可逆转[4-5]。与既往报道的治疗效果相似,本例患者应用维生素B12、左卡尼汀、甜菜碱、叶酸治疗后,精神症状、尿检异常均明显改善,但目前仍有行走不稳的神经系统异常表现。国内外学者总结的迟发型MMA痊愈者较少见[5,24]。联合检测血尿素氮含量及尿液甲基丙二酸含量可能作为评估病情严重程度及判断预后的指标[25],目前尚未见相应文献报道可作为预测合并型MMA长期预后的参考值。
甲基丙二酸血症虽然大多以神经系统首先受累为主,但也有以肾脏受累为主要表现而神经系统受累不典型甚至无神经系统受累的病例。本例患者以肾脏损害为首发表现,伴随间断发作的非特异性精神症状,初诊时未引起足够重视,仅考虑为独立的精神异常。该病例提醒我们,临床上对于不明原因的蛋白尿、肾功能不全患者,如合并神经精神系统症状、高同型半胱氨酸血症时需注意除外甲基丙二酸血症等有机酸代谢病。
参考文献:
HuemerM,DiodatoD,SchwahnB,etal.Guidelinesfordiagnosisandmanagementofthecobalamin?relatedremethylationdisorderscblC,cblD,cblE,cblF,cblG,cblJandMTHFRdeficiency[J].JInheritMetabDis,2017,40(1):21?48等



 医生请关注
医生请关注 肾友请关注
肾友请关注